頑固な便秘の原因は?
今日は便秘について書きたいと思います。
栄養療法ではやはり胃腸の状態が栄養の吸収状態に大きく影響を与えます。
お腹の不調を訴える女性はとても多く女性の割合は男性よりも3ー6倍も多いと言われています。
特にクリニックでのカウンセリングで女性の多くは便秘に悩まされている方がとても多いですね。また便秘ということに気づかず毎日便通がないのが普通と思っている方が多いのも事実です。
性ホルモンと便秘の関係
なぜ女性に便秘が多いかというと一つには男性にはない子宮や卵巣など腹部に臓器が多く複雑になっているということと、また女性ホルモンの作用で消化管の通過速度を遅延させ、大腸での水分吸収が亢進してしまうことが考えられます。特に生理前に便秘が悪化する、そのあと下痢をするなど、月経によって便の状態が変わることを経験している女性も多いと思います。おそらく女性の頑固な慢性便秘はプロラクチンやエストロゲンの不均衡が背景にある場合も考えられます。
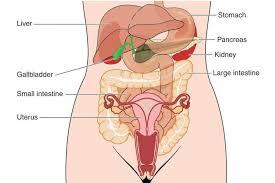
事実アーユルヴェーダでは婦人科の疾患(月経痛・月経周期が不規則・不妊症・子宮内膜症など)と腸内環境は密接に関係していると考えれれ、大腸、子宮、腎臓、尿管、膀胱など生理現象として尿や便や月経血・赤ちゃんなど「出す」流れを円滑に促すことが婦人科疾患の改善にもつながると考えられ、ヴィレーチャナ(下剤浄化療法)やバスティ(薬用浣腸療法)などのパンチャカルマ(アーユルヴェーダの治療法)が用いられています。
便通は本来毎日朝や夕方などに1日1から2回程度、バナナ状の便がツルっとすっきりでる状態です。
・排便に時間がかかる
・残便感がある
・コロコロ便などの硬い便
・形が崩れすぎてしまう軟便
・臭いがキツイ
・切れ痔などのトラブルがある
・腹痛がある
・排便時間がまちまちである
などなど、これらはどれも快便とは言えません。
今日はお腹のトラブルでも特に便秘について考察してみたいと思います。
そもそも便秘の定義は医学的には便が出ないことではなく「便が長時間、腸内に留まったため水分が過剰に吸収され、便中の水分量が異常に少なくなった状態」と定義されています。
食べ物を食べると本来は胃や結腸反射によって腸の1日数回、蠕動運動が生じます。
便秘は大きく3種類に分類できます。
1.機能性便秘
A 直腸性便秘(習慣性便秘)
便が直腸内に入ると直腸壁が押し上げられ、その刺激が副交感神経に伝わり便意を催します。しかし副交感神経が刺激に鈍感な場合便意を催さず便秘となります。こうなる原因は排便時間などの乱れによって起きることが多く、旅行中や夜間勤務など排便時間が乱れることによって生じます。便意を我慢する方にも起こりやすくなります。
トイレに行けない状況や便意を我慢→便意が消失→習慣化→便秘
B 弛緩性便秘
食物繊維の摂取不足などにより、腸管の蠕動運動が弱くなったり便が腸内に留まる時間が長くなり便秘が生じます。筋力低下により便を押し出す力が弱まった高齢者や肥満、妊婦、過剰な高タンパク食による食物繊維不足で生じやすくなります。
C 痙攣性便秘
腸の自律神経の乱れが原因でおきることが多い。特に副交感神経過緊張のため腸の蠕動運動が強くなりすぎ便が腸内でこねくり回され続け便がなかなか肛門方向に進めず、こねくり回された便はウサギ状のコロコロ便になります。自律神経に問題があり消化管の運動に問題があります。
下痢止めの薬や抗痙攣剤でより悪化します。また生薬のアロエ・センナによって症状が悪化する場合もあります。
2. 器質性便秘
消化管の通過障害によるもので、大腸ガンや良性腫瘍、腸閉塞また腸内以外で婦人科疾患や泌尿器疾患の腫瘍などによる圧迫や狭窄が原因で生じます。
3.それ以外の病気などが原因の場合
慢性便秘の原因かとなる体表的な全身疾患
(自律神経のバランスに問題・消化管運動と緊張性に問題など)
A 内分泌障害
甲状腺機能低下症・ 副甲状腺機能亢進症・下垂体機能低下症など
B 代謝異常
低カリウム血症・高カルシウム血症・糖尿病など
C 中枢神経疾患
脳血管障害・パーキンソン病・脳腫瘍
D 薬剤性障害
麻薬系薬剤・抗うつ剤・カルシウム拮抗薬・抗コリン剤など
カルシウム拮抗薬は血圧を下げる薬としてポピュラーな薬です。またがん患者さんでは疼痛緩和のためモルヒネを投与されてるケースでは便秘が起こる可能性もあります。また向精神薬を服用されている方なども同時に便秘対策が必要かもしれません。
便秘とその対処法
器質性便秘に関しては悪性のものではないか一度大腸内視鏡検査など精密検査を受ける必要がありますが、そのほか機能性便秘に分類される習慣性便秘・弛緩性便秘・痙攣性便秘などの日常化してしまった便秘に関してはやはりまず食生活や生活習慣の見直しの指導が重要になります。対処療法的な日常的な下剤の使用は依存性を作ってより便秘を頑固なものにしてしまう恐れがあります。とはいっても便秘を長期間放置することはさらなる便秘の悪化や腹痛をはじめとした全身の症状への影響も考えられるため、浣腸や座薬などで一度排便を促すことで自然の排便のリズムがつきやすい場合もあります。
①食事量を見直す
そもそも食事の摂取量が少ない場合便のカサになるものが減りより便秘を悪化させます。欠食していたり、1回の食事量が少なすぎる場合は、まずは食事量を少しずつ増やす必要があります。その際消化力が落ちている、もしくは膨満感や空腹感がないといった場合は消化酵素などを用いて消化をサポートする必要があります。

②水分量を見直す
また水分摂取量がそもそも少ない方も便中の水分量が少ない原因の一つです。カフェイン飲料やアルコールは利尿作用があり尿の回数が増えかえって脱水になりますので、お水や白湯やカフェインを含まないハーブティーなどから最低でも1日1リットルは水分を摂取する必要があります。(腎機能をはじめとした全身疾患がある方や水分の摂取をコントロールされてる方はは必ずかかりつけ医に相談してください。)
実際血液検査をしてみると多くの方が多かれ少なかれ脱水になっています。

③食物繊維を見直す。人によってはかえって食物繊維の過剰摂取で腸内環境を悪化する場合があります。
また食物繊維の摂取は食物繊維不足が原因で便秘になってる方には有効ですが、SIBOと呼ばれる(小腸異常細菌増殖症)の方はかえって過剰な食物繊維の摂取が腸内環境を悪化させ過剰なガスの発生やゲップに繋がることがありますので、個体差があります。SIBOのことに詳しい専門医に相談する必要があります。
④生活リズムを見直す
なるべく3食同じような時間帯に食事をとるように1日リズムをもって生活することが必要です。また食事だけではなく、睡眠時間や就寝時間は体内時計に密接に関係していますし、夜間勤務がある方や海外に行って時差ボケになると、てきめん腸内では悪玉菌が優勢になり便秘を引き起こす確率が高くなります。昼夜逆転している方は便秘に限らず様々な慢性疾患の原因になりますので、夜間勤務のない時は少しでもリズムをもって生活できるように心がけることが大切です。

⑤ストレスケアをして自律神経のバランスを整える
ここのアプローチが一番難しいところだと思いますが、肉体的・精神的ストレスはどちらも自律神経のバランスを崩します。腸内の蠕動運動をはじめとした消化管は自律神経の影響を大きく受けていますので、根本的なストレスへのケアが必要です。瞑想やヨガや軽い運動もいいかもしれませんし、お腹や背中を温める温熱療法をお勧めすることがあります。血行がよくなるとともに自律神経のバランスを整え、便秘改善のきっかけを作ることができます。

⑥腹部の筋肉を強化
腹圧がなく便を排便できない高齢者や虚弱な女性はお腹の筋肉を増やすことで排便がうまくいくケースもあるかもしれません。

⑦ビタミンCやマグネシウムの摂取
上記のことを見直してもなかなか改善されない場合はビタミンCやマグネシウムには便を軟らかくする作用がありますので取り入れてみるのもいいかもしれません。自己判断のサプリメント摂取はかえって下痢になってしまったり適量がわからずかえって体調を壊す人もいますので、こちらも栄養療法を行ってる専門医に相談することをお勧めします。
などおおまかにまずは家で取り組みやすい便秘改善法をあげましたが、人によって良かれと思っている発酵食品やヨーグルト・乳酸菌サプリメントが災いしているケースもありまさに個体差が大きくでるところです。難治性の便秘の方は専門医を訪れ場合によっては各種バイオロジカル検査(有機酸検査や総合便検査など)により個体差を把握する必要があるかもしれません。
特に甘いもの、小麦への欲求が強い。過去に抗生物質を長期間服用していた。など腸内環境を悪くしてしまうことがなかったか確認してみてください。また長期にわたる胃酸抑制剤の服用もSIBOのきっかけをつくることになります。そしてカンジダ菌の過剰増殖などのケアはとても重要なアプローチの一つになります。
まずは今一度ご自身の食事と生活スタイルを見直してみてください。